# Comment fonctionne la régulation de l’humeur chez l’être humain
L’humeur humaine représente bien plus qu’un simple état d’esprit passager. Elle constitue un phénomène neurobiologique complexe, orchestré par une architecture cérébrale sophistiquée impliquant des dizaines de milliards de neurones, des centaines de molécules chimiques et des réseaux neuronaux interconnectés. Comprendre les mécanismes physiologiques qui sous-tendent nos émotions et notre état affectif permet d’appréhender pourquoi certaines personnes développent des troubles de l’humeur tandis que d’autres maintiennent une stabilité émotionnelle remarquable face aux défis du quotidien. Les recherches en neurosciences affectives ont révélé que notre cerveau dispose de systèmes de régulation extraordinairement élaborés, capables de moduler nos réponses émotionnelles avec une précision remarquable. Cette régulation thymique ne relève pas uniquement de notre volonté consciente, mais s’appuie sur des processus biologiques automatiques qui façonnent continuellement notre état émotionnel.
Les neurotransmetteurs impliqués dans la modulation émotionnelle
Les neurotransmetteurs constituent les messagers chimiques essentiels à la communication neuronale. Ces molécules circulent dans les espaces synaptiques, permettant la transmission d’informations entre les quelque 100 milliards de neurones qui composent notre cerveau. Chaque synapse représente un point de connexion où l’information transite grâce à ces substances chimiques spécialisées. La régulation de l’humeur dépend fondamentalement de l’équilibre délicat entre plusieurs systèmes de neurotransmission, dont les perturbations peuvent engendrer des dysfonctionnements émotionnels significatifs.
Le rôle de la sérotonine dans la stabilité thymique
La sérotonine, également désignée par le code chimique 5-HT, occupe une place centrale dans la régulation de l’humeur. Ce neurotransmetteur, synthétisé à partir du tryptophane alimentaire, joue un rôle crucial dans la stabilité émotionnelle. Paradoxalement, 95% de la sérotonine corporelle est produite dans l’intestin, tandis que seulement 5% provient des neurones sérotoninergiques cérébraux. Cette hormone du bonheur se fixe sur au moins 15 types de récepteurs différents, agissant tantôt comme activateur, tantôt comme inhibiteur de l’activité cérébrale selon le récepteur concerné. La sérotonine module non seulement l’humeur, mais également le cycle veille-sommeil, l’appétit, la perception douloureuse et la température corporelle. Son action dans le système limbique, particulièrement au niveau de l’amygdale, explique son influence déterminante sur les réponses à la peur et à l’anxiété. Les antidépresseurs de type ISRS (inhibiteurs sélectifs de la recapture de la sérotonine) exploitent précisément ce mécanisme en prolongeant la disponibilité synaptique de ce neurotransmetteur.
Les circuits dopaminergiques et le système de récompense
La dopamine, souvent surnommée « molécule du plaisir », orchestre le système de récompense cérébral. Ce neurotransmetteur intervient massivement dans la motivation, la satisfaction et le sentiment d’accomplissement. Lorsque vous atteignez un objectif, réussissez une tâche ou recevez une récompense, vos neurones dopaminergiques s’activent, générant cette sensation agréable de satisfaction.
Sur le plan anatomique, les principales voies dopaminergiques partent de l’aire tegmentale ventrale et de la substance noire pour se projeter vers le striatum ventral (notamment le noyau accumbens) et le cortex préfrontal. Ce réseau forme le cœur du système de récompense, qui associe certaines expériences à une valeur positive et renforce les comportements qui les ont provoquées. Dans les conditions normales, cette modulation dopaminergique favorise l’apprentissage, la curiosité, l’initiative et la capacité à ressentir du plaisir. À l’inverse, un déficit dopaminergique peut se traduire par une perte de motivation, une anhédonie (incapacité à ressentir du plaisir) et une forme d’apathie souvent observée dans la dépression majeure.
Ce même système dopaminergique, lorsqu’il est hyperactivé de manière chronique ou inadaptée, peut contribuer à des comportements compulsifs, des addictions ou des épisodes maniaques. Les substances psychoactives (comme la cocaïne ou les amphétamines) détournent ce circuit en augmentant artificiellement la dopamine synaptique, ce qui entraîne une sensation de « rush » suivie d’un épuisement émotionnel. C’est aussi pourquoi certains antipsychotiques, qui bloquent partiellement les récepteurs dopaminergiques, sont utilisés pour traiter les troubles de l’humeur avec symptômes psychotiques ou épisodes maniaques. La finesse de la régulation dopaminergique est donc essentielle pour maintenir un équilibre entre énergie, motivation et stabilité émotionnelle.
L’action du GABA comme inhibiteur anxiolytique naturel
Le GABA (acide γ-aminobutyrique) est le principal neurotransmetteur inhibiteur du système nerveux central. On peut le considérer comme le « frein » chimique qui contrebalance l’action des neurotransmetteurs excitateurs comme le glutamate ou la noradrénaline. En se liant à ses récepteurs spécifiques, le GABA diminue la probabilité de déclenchement des potentiels d’action dans les neurones postsynaptiques. Ce mécanisme réduit l’hyperexcitabilité neuronale et contribue directement à la sensation de calme, de détente et de sécurité intérieure.
Sur le plan clinique, de nombreuses molécules anxiolytiques (benzodiazépines, certains anticonvulsivants utilisés comme thymorégulateurs) potentialisent l’action du GABA. Elles augmentent l’ouverture des canaux chlorure associés aux récepteurs GABAA, rendant les neurones moins susceptibles de s’activer de manière excessive. Lorsque le système GABAergique est déficient ou mal régulé, on observe plus facilement une hyperréactivité au stress, des attaques de panique ou des troubles du sommeil. À l’inverse, des pratiques comme la méditation, la respiration lente ou le yoga semblent, selon plusieurs études d’imagerie, renforcer l’activation des circuits GABAergiques, jouant ainsi un rôle de régulation naturelle de l’anxiété.
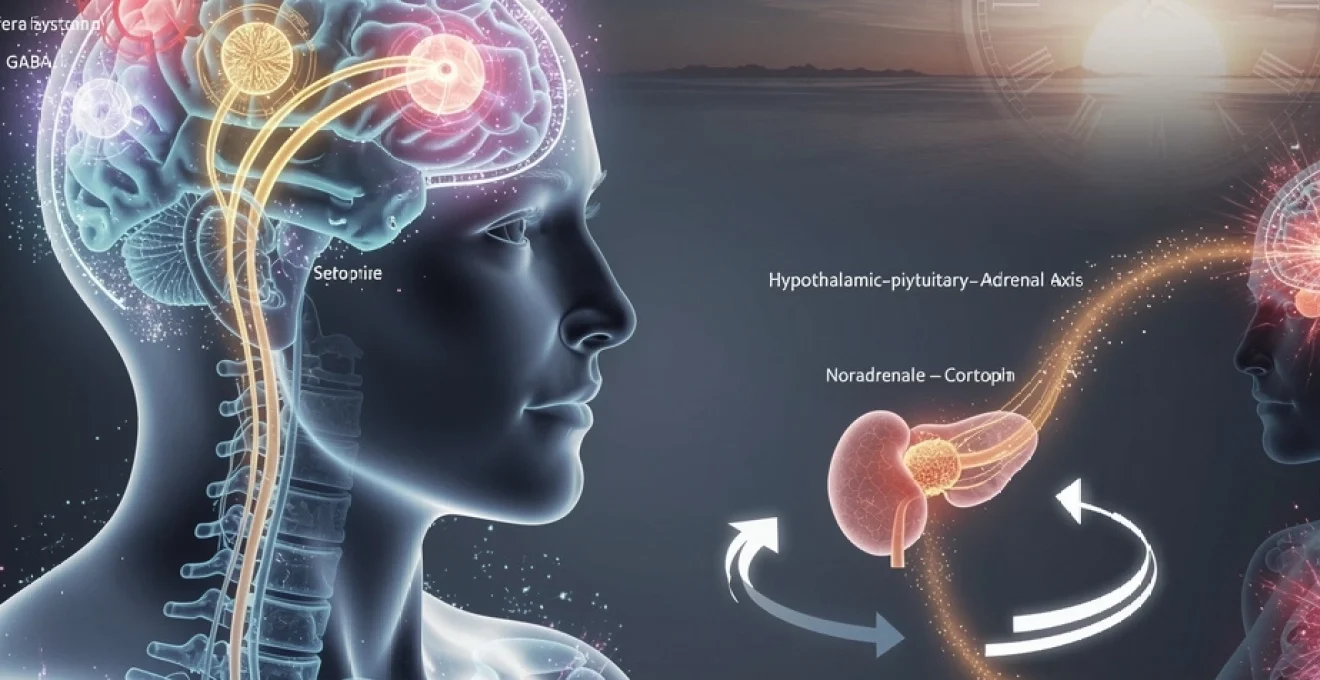
La noradrénaline et la réponse au stress émotionnel
La noradrénaline, parfois appelée norepinephrine, est un neurotransmetteur clé de la vigilance, de l’attention et de la réponse au stress. Produite en grande partie par le locus coeruleus, une petite structure du tronc cérébral, elle se diffuse largement vers le cortex, l’hippocampe et le système limbique. Lorsqu’un événement est perçu comme menaçant ou exigeant, la libération de noradrénaline augmente, préparant l’organisme à réagir rapidement. Cette activation s’accompagne souvent d’une accélération du rythme cardiaque, d’une hausse de la tension artérielle et d’une focalisation de l’attention sur les signaux de danger.
Un niveau adéquat de noradrénaline est indispensable pour maintenir une énergie mentale suffisante, une concentration soutenue et une capacité d’adaptation aux imprévus. Cependant, une hyperactivité chronique de ce système est associée à l’anxiété généralisée, à l’hypervigilance et aux troubles de stress post-traumatique. À l’opposé, une hypoactivité noradrénergique est fréquemment retrouvée dans les états dépressifs, avec fatigue, ralentissement psychomoteur et difficultés de concentration. Certains antidépresseurs dits IRSNa (inhibiteurs de la recapture de la sérotonine et de la noradrénaline) ciblent précisément cette voie pour restaurer un tonus émotionnel plus stable et une capacité de réaction proportionnée aux situations.
Les endorphines et leur impact sur le bien-être psychologique
Les endorphines sont des opioïdes endogènes, c’est-à-dire des molécules produites par notre organisme qui se fixent sur les mêmes récepteurs que la morphine ou certains antalgiques puissants. Elles sont libérées en réponse à la douleur, à l’effort physique intense ou à des expériences émotionnelles fortes. Leur rôle principal est d’atténuer la perception de la douleur et de générer une sensation de bien-être ou d’euphorie modérée. Ce phénomène est bien connu sous le nom de « runner’s high », cette impression de légèreté et de bien-être qui suit parfois un effort prolongé.
Au-delà de la simple analgésie, les endorphines participent à la régulation de l’humeur en renforçant les expériences positives et en rendant plus tolérables les situations douloureuses ou stressantes. Elles interagissent avec les circuits dopaminergiques et sérotoninergiques, créant une synergie favorable au bien-être psychologique. Des activités comme le sport régulier, la danse, le rire, certaines pratiques méditatives ou même l’écoute de musique plaisante stimulent la libération d’endorphines. Sans constituer un « traitement » à elles seules, ces stratégies comportementales représentent des leviers concrets pour soutenir la régulation de l’humeur au quotidien.
L’architecture neuronale du système limbique dans le contrôle affectif
Si les neurotransmetteurs représentent le langage chimique du cerveau, le système limbique en constitue l’un des grands théâtres de l’émotion. Cet ensemble de structures interconnectées, situé au cœur du cerveau, orchestre la perception, l’évaluation et la mémorisation des événements émotionnels. Il comprend notamment l’amygdale, l’hippocampe, le cortex cingulaire et certaines régions du cortex préfrontal. Ces structures travaillent en réseau, un peu comme les différents départements d’une entreprise : l’un détecte les signaux de danger, l’autre enregistre les souvenirs, un troisième évalue les conséquences et propose une stratégie de réponse.
La régulation de l’humeur dépend de l’équilibre dynamique entre ces régions. Une suractivation de l’amygdale ou une hypoactivité du cortex préfrontal, par exemple, peut favoriser des réponses émotionnelles disproportionnées, une anxiété excessive ou des ruminations négatives. À l’inverse, un système limbique bien intégré permet de ressentir pleinement les émotions tout en les modulant en fonction du contexte social et des expériences passées. Les troubles de l’humeur s’accompagnent fréquemment d’anomalies structurelles (réduction de volume de certaines régions) et fonctionnelles (altérations de la connectivité) au sein de ce réseau.
L’amygdale comme centre de traitement des émotions primaires
L’amygdale est souvent décrite comme le détecteur d’alarme du cerveau. Cette petite structure en forme d’amande, située dans le lobe temporal médian, joue un rôle central dans la reconnaissance et la réponse aux émotions primaires, notamment la peur, la colère et la menace. Elle reçoit des informations sensorielles brutes provenant du thalamus et les évalue très rapidement, parfois avant même que le cortex conscient n’ait eu le temps d’analyser la situation en détail. Ce traitement rapide permet de déclencher une réaction de défense ou de fuite en quelques fractions de seconde.
Dans un cerveau en bonne santé, l’amygdale est modulée par le cortex préfrontal et l’hippocampe, qui lui fournissent un contexte : est-ce réellement dangereux, ou s’agit-il d’un faux signal ? Dans les troubles anxieux ou la dépression, on observe fréquemment une hyperactivité de l’amygdale associée à une sous-activation des régions préfrontales de contrôle. Le résultat : une tendance à surestimer les menaces, à anticiper le pire et à rester bloqué dans des états de tension émotionnelle. Les thérapies cognitivo-comportementales, la méditation de pleine conscience et certains traitements pharmacologiques visent précisément à rétablir ce dialogue entre amygdale et cortex préfrontal pour apaiser les réactions émotionnelles excessives.
Le rôle de l’hippocampe dans la mémoire émotionnelle
L’hippocampe, situé à proximité de l’amygdale, est une structure essentielle pour la formation et la consolidation des souvenirs déclaratifs (faits, événements, contextes). Son rôle dans la régulation de l’humeur est double. D’une part, il associe les expériences émotionnelles à un contexte précis : un lieu, un moment, des personnes. D’autre part, il participe au contrôle de l’axe du stress en envoyant des signaux de rétrocontrôle à l’hypothalamus pour limiter la production de cortisol une fois la menace passée.
Dans les états de stress chronique et les troubles dépressifs, de nombreuses études montrent une réduction du volume hippocampique, probablement liée à l’excès prolongé de glucocorticoïdes et à une diminution de la neurogenèse. Cette atrophie s’accompagne de difficultés de mémoire, de troubles de la concentration et d’une tendance à « rejouer » mentalement des scénarios négatifs passés. La bonne nouvelle est que l’hippocampe reste une des rares régions du cerveau adulte où de nouveaux neurones peuvent encore se former. L’activité physique régulière, un sommeil de qualité, ainsi que certains traitements antidépresseurs et psychothérapies favorisent cette neurogenèse, contribuant à restaurer progressivement les capacités de régulation émotionnelle.
Le cortex préfrontal et la régulation cognitive des affects
Le cortex préfrontal, en particulier ses régions médianes et dorsolatérales, peut être vu comme le « directeur exécutif » de nos émotions. Il reçoit les signaux émotionnels en provenance du système limbique et les intègre à nos objectifs, à nos valeurs et à nos connaissances. C’est cette région qui permet, par exemple, de ressentir de la colère tout en choisissant de s’exprimer calmement, ou de ressentir de la peur tout en décidant de rester dans une situation objectivement sûre. Cette régulation cognitive des affects repose sur des processus tels que la réévaluation (voir une situation sous un angle différent) ou la mise en perspective temporelle.
Dans la dépression, les études d’imagerie montrent souvent une diminution de l’activité du cortex préfrontal et une altération de sa connectivité avec l’amygdale et l’hippocampe. Ce déséquilibre favorise les ruminations, les difficultés de prise de décision et la perte de flexibilité mentale. Les thérapies basées sur la pleine conscience, l’entraînement attentionnel ou la thérapie cognitive cherchent justement à renforcer ce « muscle » préfrontal. C’est un peu comme entraîner un chef d’orchestre : plus il est compétent, plus il parvient à harmoniser les instruments émotionnels parfois dissonants du système limbique.
L’hypothalamus dans la synchronisation neuroendocrinienne
L’hypothalamus occupe une position stratégique à l’interface entre le système nerveux et le système endocrinien. De la taille d’une amande également, il régule la température corporelle, la faim, la soif, le sommeil, mais aussi la réponse hormonale au stress via l’axe hypothalamo-hypophyso-surrénalien (HHS). Sur le plan émotionnel, l’hypothalamus reçoit des informations du système limbique et décide, en quelque sorte, si la situation justifie une mobilisation hormonale majeure ou non. Il sécrète alors différentes hormones de libération qui vont agir sur l’hypophyse, véritable « chef de gare » du système hormonal.
Lorsque la régulation hypothalamique est perturbée, le retentissement sur l’humeur peut être considérable. Un dérèglement de la sécrétion de cortisol, de thyroxine ou d’autres hormones peut se traduire par de l’anxiété, une irritabilité, un ralentissement psychique ou une instabilité émotionnelle. C’est pourquoi, face à un trouble de l’humeur, les médecins vérifient souvent le profil hormonal (thyroïde, cortisol, hormones sexuelles). La bonne coordination entre hypothalamus, hypophyse et glandes périphériques représente ainsi un pilier essentiel de la stabilité thymique.
L’axe hypothalamo-hypophyso-surrénalien et la gestion du stress chronique
L’axe hypothalamo-hypophyso-surrénalien (HHS) constitue le principal système de réponse au stress de l’organisme. Lorsqu’un individu perçoit une menace, réelle ou anticipée, l’hypothalamus libère des neurohormones qui vont progressivement aboutir à la sécrétion de cortisol par les glandes surrénales. Ce mécanisme est hautement adaptatif à court terme : il augmente l’énergie disponible, améliore la vigilance et prépare le corps à faire face à un danger. Toutefois, lorsque cette activation se prolonge ou se répète trop souvent, le système s’épuise et devient dysfonctionnel. C’est à ce stade que le stress chronique commence à altérer la régulation de l’humeur.
On peut comparer l’axe HHS à un système d’alarme domestique sophistiqué. Activé de temps en temps, il protège efficacement la maison. Mais si l’alarme se déclenche plusieurs fois par jour sans raison valable, les habitants finissent par vivre dans un état d’hypervigilance épuisant, et le système lui-même risque de se dérégler. De la même manière, un HHS constamment sollicité modifie durablement le fonctionnement des neurones, notamment dans l’hippocampe, l’amygdale et le cortex préfrontal, ce qui augmente la vulnérabilité aux troubles de l’humeur.
La libération de cortisol et ses effets sur la plasticité neuronale
Le cortisol est souvent surnommé « hormone du stress », mais il serait plus juste de le considérer comme une hormone d’adaptation. À doses modérées et sur des périodes limitées, il contribue à mobiliser l’énergie, à maintenir la tension artérielle et à réguler l’inflammation. Cependant, une exposition prolongée à des taux élevés de cortisol a des effets délétères sur la plasticité neuronale. En particulier, elle réduit la neurogenèse hippocampique, altère la structure des dendrites (les « branches » des neurones) et perturbe la communication entre les réseaux cérébraux impliqués dans la régulation émotionnelle.
Sur le plan clinique, cette toxicité chronique du cortisol se traduit par des troubles de la mémoire, des difficultés de concentration, une fatigabilité accrue et une sensibilité émotionnelle plus marquée. Plusieurs études montrent un lien entre des antécédents de stress prolongé (harcèlement, violences, précarité) et une augmentation du risque de dépression ou de trouble anxieux sévère. Inversement, des interventions qui réduisent l’activation prolongée de l’axe HHS (psychothérapie, activité physique, restructuration du temps de travail, soutien social) contribuent à restaurer progressivement la plasticité neuronale et à améliorer l’humeur.
Le CRF comme déclencheur de la cascade hormonale du stress
Au sommet de cette cascade se trouve le CRF (ou CRH, Corticotropin-Releasing Factor), une neurohormone sécrétée par l’hypothalamus en réponse à un stress perçu. Le CRF agit sur l’hypophyse, qui libère à son tour l’ACTH (hormone adrénocorticotrope) dans la circulation sanguine. L’ACTH stimule enfin les glandes surrénales, responsables de la sécrétion de cortisol et d’adrénaline. Ce triptyque CRF–ACTH–cortisol constitue le cœur de la réponse neuroendocrinienne au stress.
Dans les troubles de l’humeur, de nombreuses données suggèrent une hyperactivité du système CRF, en particulier dans certains troubles anxieux et états de dépression majeure résistante. Une sécrétion excessive ou mal régulée de CRF peut maintenir l’organisme dans un état d’alerte permanent, même en l’absence de danger objectif. Certaines pistes thérapeutiques expérimentales visent à moduler ce système, par exemple en bloquant certains récepteurs du CRF. En parallèle, sur le plan comportemental, apprendre à reconnaître les signaux précoces de stress et à y répondre par des stratégies de régulation (respiration, structuration de la journée, soutien social) permet indirectement de réduire cette hyperactivation du CRF.
Les mécanismes de rétrocontrôle négatif par les glucocorticoïdes
Pour éviter une activation incontrôlée de l’axe du stress, l’organisme dispose de mécanismes de rétrocontrôle négatif. Les glucocorticoïdes (cortisol) se lient à des récepteurs spécifiques dans l’hippocampe, l’hypothalamus et l’hypophyse. Une fois ces récepteurs activés, ils envoient un signal d’arrêt : l’hypothalamus diminue la production de CRF, l’hypophyse réduit la libération d’ACTH et les surrénales freinent la sécrétion de cortisol. En temps normal, ce système fonctionne comme un thermostat qui ajuste en permanence la température émotionnelle.
Dans les situations de stress chronique ou chez certaines personnes génétiquement vulnérables, ce rétrocontrôle devient moins efficace. Les récepteurs aux glucocorticoïdes peuvent être moins sensibles ou moins nombreux, ce qui laisse l’axe HHS en état d’activation prolongée. On observe alors une augmentation de l’inflammation, une altération de la plasticité cérébrale et une majoration du risque de troubles dépressifs. Les interventions visant à améliorer le sommeil, à réguler les rythmes de vie et à diminuer les sources de stress toxique participent à restaurer ce rétrocontrôle, au même titre que certaines approches psychothérapeutiques centrées sur la gestion du stress.
Les oscillations circadiennes et leur influence sur la stabilité émotionnelle
Nos états émotionnels ne sont pas constants au cours de la journée : ils suivent des rythmes circadiens régulés par une horloge interne située dans l’hypothalamus (le noyau suprachiasmatique). Cette horloge coordonne la sécrétion de mélatonine, de cortisol, de dopamine ou de sérotonine, influençant ainsi le niveau d’éveil, l’énergie et la réactivité émotionnelle. Par exemple, le cortisol atteint un pic dans les premières heures du matin pour faciliter le réveil, tandis que la mélatonine augmente en soirée pour préparer l’endormissement. Quand ces cycles sont bien synchronisés, l’humeur bénéficie d’une base relativement stable au fil de la journée.
En revanche, les perturbations chroniques du rythme veille-sommeil (travail de nuit, exposition tardive aux écrans, jet lag répété) sont associées à une augmentation significative des troubles de l’humeur. De nombreux patients dépressifs décrivent d’ailleurs une variation diurne de l’humeur, souvent plus sombre le matin avec une amélioration progressive au cours de la journée. Sur le plan clinique, la restauration d’un rythme de sommeil régulier, l’exposition à la lumière naturelle le matin et la limitation de la lumière bleue le soir constituent des leviers simples mais puissants pour soutenir la régulation émotionnelle. On peut voir ces rythmes circadiens comme un métronome : lorsqu’il se dérègle, toute la « musique » émotionnelle tend à devenir chaotique.
La neuroplasticité et les mécanismes adaptatifs de régulation thymique
La neuroplasticité désigne la capacité du cerveau à se modifier en fonction des expériences, qu’elles soient positives ou négatives. Elle repose sur des phénomènes comme la création de nouvelles synapses, le renforcement ou l’affaiblissement de connexions existantes et la naissance de nouveaux neurones dans certaines régions (notamment l’hippocampe). Cette plasticité est au cœur de la régulation de l’humeur : chaque expérience émotionnelle, chaque apprentissage, chaque psychothérapie laisse une trace dans l’organisation des réseaux cérébraux, et peut renforcer soit la résilience, soit au contraire la vulnérabilité face aux stress ultérieurs.
Les troubles de l’humeur peuvent être compris, en partie, comme le résultat d’une plasticité « orientée » dans un sens défavorable : les circuits de la peur, de la rumination ou de l’auto-critique se sont renforcés au fil du temps, tandis que les réseaux associés à la régulation, à la récompense ou à l’attachement sécurisant se sont affaiblis. La bonne nouvelle est que cette dynamique reste réversible. L’activité physique régulière, les relations sociales de qualité, les psychothérapies structurées et certains psychotropes (comme les antidépresseurs ou les thymorégulateurs) favorisent une plasticité réparatrice. Ils stimulent l’expression de facteurs neurotrophiques (comme le BDNF), améliorent la connectivité préfrontale-limbique et soutiennent la neurogenèse hippocampique, permettant progressivement de retrouver une stabilité thymique plus solide.
Les dysfonctionnements neurobiologiques dans les troubles de l’humeur
Lorsque les systèmes décrits précédemment se dérèglent de manière durable, ils peuvent conduire à l’émergence de troubles de l’humeur au sens clinique : dépression majeure, troubles bipolaires, dysthymie, troubles cyclothymiques. Il ne s’agit pas simplement de « baisse de moral » ou de « caractère », mais de véritables maladies, dans lesquelles les circuits de régulation émotionnelle sont altérés à plusieurs niveaux : neurotransmetteurs, réseaux neuronaux, axes hormonaux, réponses immunitaires. Comprendre ces dysfonctionnements neurobiologiques permet de mieux saisir pourquoi un traitement adapté (psychothérapie, médicaments, ajustement des habitudes de vie) est souvent nécessaire, et pourquoi la volonté seule ne suffit pas toujours à se rétablir.
Les études d’imagerie cérébrale, les analyses de biomarqueurs et les recherches en génétique convergent vers une vision multifactorielle des troubles de l’humeur. On y retrouve des anomalies de la transmission sérotoninergique et dopaminergique, des altérations de la connectivité entre le système limbique et le cortex préfrontal, des hyperactivations de l’axe du stress, ainsi qu’une composante inflammatoire systémique. Ces différents facteurs interagissent avec l’histoire de vie de la personne (traumatismes, environnement, soutien social), expliquant pourquoi deux individus exposés au même événement ne développeront pas nécessairement le même trouble.
La déplétion sérotoninergique dans la dépression majeure
La dépression majeure est souvent associée à une diminution de la disponibilité de la sérotonine dans certaines régions du cerveau, en particulier le cortex préfrontal et le système limbique. Cette « déplétion sérotoninergique » peut résulter d’une production insuffisante, d’une recapture trop rapide dans la synapse ou d’une sensibilité modifiée des récepteurs. Elle contribue aux symptômes classiques de la dépression : tristesse persistante, perte d’intérêt, troubles du sommeil, anxiété, douleurs diffuses. Il est toutefois important de souligner que la dépression ne se réduit pas à un simple « manque de sérotonine », mais qu’elle implique une constellation de modifications neurobiologiques.
Les traitements antidépresseurs les plus prescrits (ISRS, IRSNa, tricycliques) visent en partie à restaurer un équilibre sérotoninergique en augmentant la quantité de sérotonine disponible dans la fente synaptique ou en modulant ses récepteurs. Parallèlement, les approches psychothérapeutiques ciblent les schémas de pensée et de comportement qui entretiennent la déplétion sérotoninergique (isolement, ruminations, inactivité). L’objectif global est de rompre le cercle vicieux dans lequel un trouble de l’humeur aggrave les déséquilibres neurochimiques, qui à leur tour renforcent les symptômes dépressifs.
L’hyperactivité dopaminergique dans les épisodes maniaques
À l’autre extrémité du spectre thymique, les épisodes maniaques et hypomaniaques des troubles bipolaires sont associés à une hyperactivité des voies dopaminergiques. Cette augmentation de la transmission dopaminergique dans les circuits de récompense (noyau accumbens, striatum ventral, cortex préfrontal) se traduit cliniquement par une élévation de l’humeur, une énergie débordante, une réduction des besoins de sommeil, une impulsivité accrue et parfois des idées de grandeur ou des symptômes psychotiques. La dopamine, qui en quantité modérée soutient la motivation et le plaisir, devient alors un moteur difficile à freiner.
Les thymorégulateurs comme le lithium, le valproate ou la carbamazépine, ainsi que certains antipsychotiques atypiques (quétiapine, olanzapine, aripiprazole), agissent en partie en modérant cette hyperactivité dopaminergique et en stabilisant les circuits neuronaux impliqués. Ils régulent les seconds messagers intracellulaires, renforcent la transmission GABAergique inhibitrice et réduisent l’excitabilité glutamatergique. L’objectif est de prévenir les fluctuations extrêmes de l’humeur, car chaque épisode maniaque répété laisse des traces sur la structure et la connectivité cérébrale, augmentant le risque de rechutes ultérieures.
Les altérations de la connectivité limbique-préfrontale
Au-delà des neurotransmetteurs pris isolément, les troubles de l’humeur se caractérisent par des altérations de la connectivité entre les régions limbiques (amygdale, hippocampe, striatum ventral) et le cortex préfrontal. Dans la dépression, les études montrent typiquement une hyperconnectivité des réseaux orientés vers la rumination (réseau du mode par défaut) et une hypoconnectivité des circuits impliqués dans la régulation cognitive des émotions. Le résultat est une difficulté à « sortir » des pensées négatives et à mobiliser des stratégies adaptatives face aux événements stressants.
Chez les personnes atteintes de trouble bipolaire, des anomalies similaires de connectivité sont observées, mais elles fluctuent au cours du cycle thymique. Les épisodes maniaques s’accompagnent souvent d’une diminution du contrôle préfrontal sur les régions sous-corticales, ce qui favorise l’impulsivité et les comportements à risque. Les psychothérapies structurées (comme la thérapie interpersonnelle et sociale du trouble bipolaire), les programmes de remédiation cognitive et la psychoéducation visent à renforcer les capacités de régulation top-down du cortex préfrontal. À long terme, ces interventions contribuent à remodeler la connectivité fonctionnelle du cerveau, en complément des traitements pharmacologiques.
L’inflammation chronique et la théorie cytokinique des troubles affectifs
Un champ de recherche en plein essor explore le rôle de l’inflammation chronique de bas grade dans la genèse des troubles de l’humeur. De nombreuses études montrent des taux élevés de cytokines pro-inflammatoires (comme l’IL‑6, le TNF‑α ou la CRP) chez une proportion significative de patients dépressifs ou bipolaires, en particulier ceux présentant une résistance partielle aux antidépresseurs classiques. Ces cytokines peuvent traverser la barrière hémato-encéphalique ou agir via le nerf vague pour moduler l’activité des circuits cérébraux de l’humeur, altérer la neurotransmission sérotoninergique et dopaminergique, et réduire la disponibilité de certains précurseurs comme le tryptophane.
Cette théorie cytokinique n’implique pas que tous les troubles de l’humeur soient d’origine inflammatoire, mais elle ouvre des pistes de prévention et de traitement complémentaires. La prise en charge des facteurs de risque métaboliques (obésité, sédentarité, diabète), l’amélioration de l’hygiène de vie (sommeil, alimentation, activité physique) et, dans certains cas, l’utilisation d’anti-inflammatoires spécifiques ou de probiotiques ciblant le microbiote intestinal peuvent participer à la réduction de cette inflammation de bas grade. En agissant simultanément sur les dimensions psychologiques, neurobiologiques et corporelles, on maximise les chances de restaurer une régulation harmonieuse de l’humeur sur le long terme.