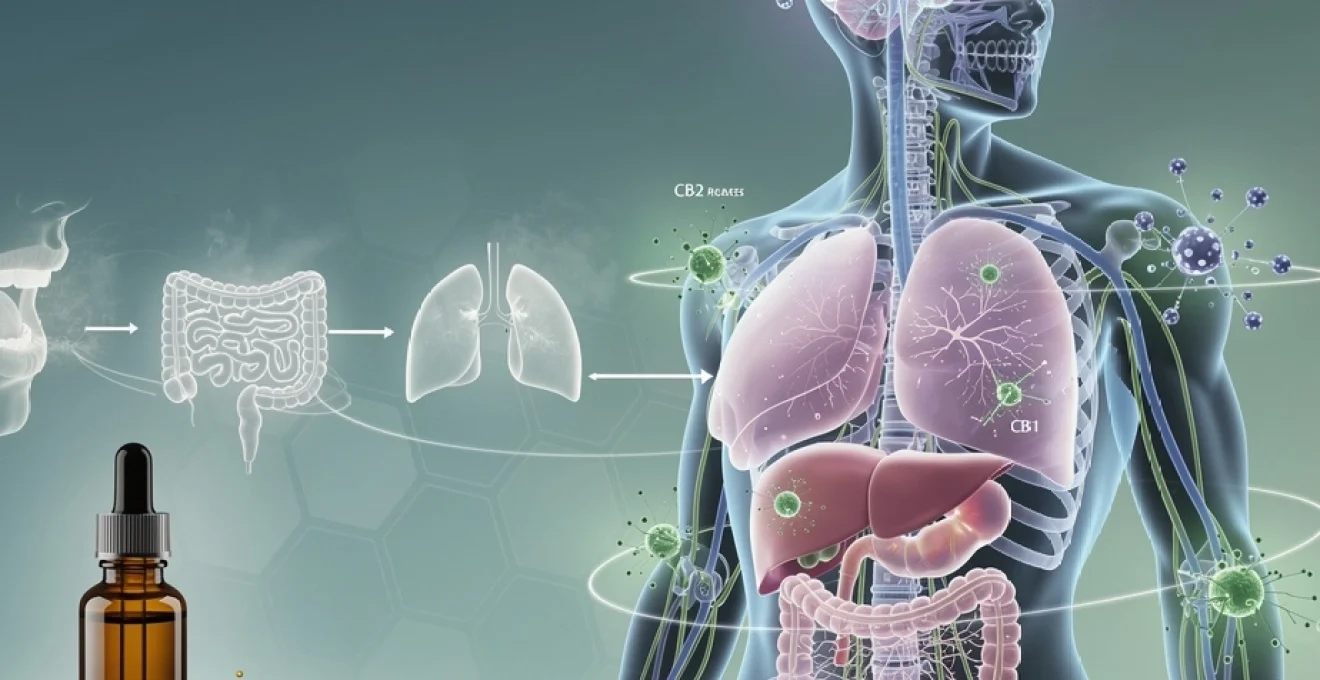
Le cannabidiol, plus communément appelé CBD, suscite un intérêt croissant dans la communauté scientifique et médicale pour ses propriétés thérapeutiques remarquables. Cette molécule non psychoactive du cannabis interagit de manière complexe avec notre organisme à travers des mécanismes biologiques sophistiqués qui régulent de nombreuses fonctions vitales. Contrairement au THC, le CBD n’induit aucun effet euphorisant tout en offrant un potentiel thérapeutique considérable dans le traitement de diverses pathologies neurologiques et inflammatoires.
Les recherches récentes révèlent que le CBD agit principalement sur le système endocannabinoïde, un réseau de signalisation cellulaire découvert relativement récemment mais dont l’importance physiologique est désormais reconnue comme fondamentale. Cette interaction permet au cannabidiol de moduler des processus aussi variés que la douleur, l’inflammation, l’anxiété ou encore les troubles du sommeil, ouvrant ainsi de nouvelles perspectives thérapeutiques prometteuses.
Système endocannabinoïde et récepteurs CB1/CB2 : fondements neurobiologiques
Le système endocannabinoïde représente l’un des systèmes de régulation les plus importants de l’organisme humain. Découvert dans les années 1990, ce réseau complexe de signalisation cellulaire joue un rôle crucial dans le maintien de l’homéostasie corporelle. Il se compose principalement de récepteurs cannabinoïdes, de ligands endogènes et d’enzymes de dégradation qui travaillent de concert pour réguler de nombreuses fonctions physiologiques essentielles.
Le système endocannabinoïde agit comme un chef d’orchestre moléculaire, coordonnant les réponses cellulaires pour maintenir l’équilibre optimal de l’organisme face aux variations environnementales et physiologiques.
Cette architecture biologique sophistiquée permet une régulation fine de processus aussi variés que la neurotransmission, la réponse immunitaire, la perception de la douleur, l’humeur et le métabolisme énergétique. La compréhension de ce système s’avère donc essentielle pour appréhender les mécanismes d’action du CBD et ses effets thérapeutiques potentiels.
Récepteurs CB1 dans le système nerveux central et périphérique
Les récepteurs CB1 constituent la population de récepteurs cannabinoïdes la plus abondante dans le cerveau humain. Principalement localisés au niveau présynaptique, ces récepteurs régulent la libération de neurotransmetteurs selon un mécanisme de rétrocontrôle négatif. Leur distribution anatomique privilégie certaines régions cérébrales clés : l’hippocampe pour la mémoire, les ganglions de la base pour le contrôle moteur, le cervelet pour la coordination et le cortex pour les fonctions cognitives supérieures.
Au niveau périphérique, les récepteurs CB1 sont également présents dans divers tissus, notamment le système cardiovasculaire, le tractus gastro-intestinal et les organes reproducteurs. Cette distribution étendue explique la diversité des effets physiologiques observés lors de l’activation du système endocannabinoïde par le CBD ou d’autres cannabinoïdes.
Récepteurs CB2 et modulation du système immunitaire
Les récepteurs CB2 présentent une distribution tissulaire distincte, se concentrant principalement dans les cellules du système immunitaire. Macrophages, lymphocytes, cellules dendritiques et autres cellules immunit
aires expriment des CB2, ce qui permet au système endocannabinoïde de moduler finement les réponses inflammatoires et les processus de défense de l’organisme. Lorsqu’ils sont activés, ces récepteurs participent à la régulation de la production de cytokines pro‑ et anti‑inflammatoires, à la migration des cellules immunitaires vers les sites d’infection ou de lésion, ainsi qu’à la résolution des phénomènes inflammatoires chroniques.
Le CBD n’active pas directement les récepteurs CB2 comme le ferait un agoniste classique, mais il en module l’activité de manière indirecte, notamment en augmentant la disponibilité des endocannabinoïdes naturels ou en interférant avec d’autres voies de signalisation. Cette modulation subtile pourrait expliquer une partie de ses effets potentiels sur les maladies inflammatoires chroniques, les douleurs d’origine immunitaire ou encore certains troubles auto‑immuns, même si les preuves cliniques restent, à ce jour, limitées et parfois contradictoires.
Endocannabinoïdes naturels : anandamide et 2-arachidonoylglycérol
Le système endocannabinoïde ne repose pas uniquement sur les récepteurs CB1 et CB2 : il s’appuie aussi sur des ligands endogènes, les endocannabinoïdes, produits par notre organisme à la demande. Les deux principaux sont l’anandamide (AEA) et le 2‑arachidonoylglycérol (2‑AG). Ces molécules dérivées des lipides membranaires sont synthétisées de façon locale et transitoire, en réponse à un stimulus physiologique ou à un stress.
L’anandamide présente une affinité marquée pour les récepteurs CB1, qu’elle active de manière préférentielle dans le système nerveux central. Le 2‑AG, quant à lui, interagit à la fois avec CB1 et CB2 et serait généralement plus abondant dans le cerveau. Ensemble, ces deux endocannabinoïdes participent à la régulation de la neurotransmission, de la douleur, de l’appétit, de l’humeur ou encore de la réponse au stress. On peut les comparer à des “messagers d’urgence” mobilisés uniquement lorsque l’organisme a besoin d’ajuster rapidement un circuit biologique donné.
Le CBD interagit avec ce système en modulant les niveaux d’anandamide et, dans une moindre mesure, de 2‑AG. Il ne se contente pas de “copier” leur action ; il influence plutôt leur synthèse, leur recapture et leur dégradation, ce qui aboutit à une augmentation ou une prolongation de leurs effets sur les récepteurs cannabinoïdes. C’est l’une des clés pour comprendre pourquoi le cannabidiol semble favoriser un retour à l’équilibre plutôt que de forcer artificiellement un processus biologique dans un seul sens.
Enzymes de dégradation FAAH et MAGL dans l’homéostasie cannabinoïde
Pour que le système endocannabinoïde conserve son rôle de régulateur fin, il doit pouvoir “éteindre” le signal aussi rapidement qu’il l’a activé. C’est ici qu’interviennent deux enzymes clés : la FAAH (fatty acid amide hydrolase), principalement responsable de la dégradation de l’anandamide, et la MAGL (monoacylglycérol lipase), qui hydrolyse le 2‑AG. En quelques secondes à quelques minutes, ces enzymes dégradent les endocannabinoïdes dans l’espace synaptique, mettant fin au message transmis aux récepteurs CB1 et CB2.
Le CBD est connu pour inhiber partiellement l’activité de la FAAH, ce qui entraîne une augmentation des concentrations d’anandamide dans le cerveau et le liquide céphalo‑rachidien. Cette élévation modérée mais prolongée de l’anandamide pourrait contribuer à ses effets anxiolytiques et potentiellement antipsychotiques décrits dans certaines études cliniques préliminaires. On peut voir la FAAH comme une “gomma” qui efface le message, et le CBD comme un facteur qui ralentit légèrement cette gomme, laissant le message endocannabinoïde actif un peu plus longtemps.
Concernant la MAGL, l’effet du CBD semble plus indirect et moins marqué, mais des travaux suggèrent qu’il pourrait aussi influencer le métabolisme du 2‑AG via d’autres voies enzymatiques et de transport. Globalement, en modulant ces enzymes, le cannabidiol contribue à l’homéostasie cannabinoïde, c’est‑à‑dire à l’équilibre dynamique entre production, action et dégradation des endocannabinoïdes, sans rompre brutalement ce cycle délicat.
Pharmacocinétique du cannabidiol : absorption, distribution et métabolisme
Comprendre comment le CBD circule dans l’organisme après son administration est essentiel pour optimiser son utilisation clinique et limiter les risques d’effets indésirables. La pharmacocinétique du cannabidiol englobe son absorption, sa distribution dans les tissus, son métabolisme hépatique et son élimination. Ces paramètres varient fortement selon la voie d’administration, la formulation utilisée et les caractéristiques individuelles (poids, fonction hépatique, prise concomitante de médicaments, etc.).
Le CBD est une molécule hautement lipophile, c’est‑à‑dire qu’elle se dissout bien dans les graisses mais très peu dans l’eau. Cette propriété influe directement sur sa biodisponibilité, sa capacité à franchir les membranes biologiques et sa tendance à s’accumuler dans certains tissus riches en lipides. C’est aussi pour cette raison que vous retrouverez souvent le cannabidiol formulé dans des huiles végétales (huile de chanvre, MCT, olive, etc.), afin d’optimiser son absorption et sa stabilité.
Biodisponibilité selon les voies d’administration : sublinguale, orale et inhalation
La biodisponibilité correspond à la fraction de la dose de CBD qui atteint réellement la circulation sanguine de manière active. Elle varie considérablement selon la voie d’administration choisie. Lors d’une prise orale classique (gélules, aliments enrichis, gommes), la biodisponibilité du CBD est généralement faible, souvent estimée entre 6 et 10 %, en raison de sa dégradation partielle dans le tube digestif et de l’important effet de premier passage hépatique.
En administration sublinguale (gouttes ou spray sous la langue), une partie du cannabidiol est absorbée directement à travers la muqueuse buccale, rejoignant la circulation systémique avant de passer par le foie. Cette voie permet d’augmenter la biodisponibilité (souvent autour de 15 à 20 %) et de raccourcir le délai d’action, avec des effets ressentis en 15 à 45 minutes selon les individus. Pour les formes inhalées (vaporisation de fleurs ou e‑liquides), la biodisponibilité peut être encore plus élevée, parfois supérieure à 30 %, avec un début d’action quasi immédiat.
Ce gain de biodisponibilité avec l’inhalation et la voie sublinguale s’accompagne toutefois de contraintes pratiques et de considérations de sécurité (irritation des voies respiratoires, variabilité de la dose réellement inhalée, etc.). Vous l’aurez compris : le choix de la voie d’administration du CBD n’est pas anodin. Il doit tenir compte à la fois de la rapidité d’action souhaitée, de la précision du dosage, mais aussi du profil de santé global de la personne et des éventuels traitements associés.
Métabolisme hépatique par les cytochromes P450 2C19 et 3A4
Une fois absorbé, le CBD est largement métabolisé par le foie, principalement via le système enzymatique des cytochromes P450, en particulier les isoformes CYP2C19 et CYP3A4. Ces enzymes oxydent le cannabidiol en une série de métabolites hydroxylés et carboxylés, dont certains conservent une activité biologique résiduelle. Cette étape métabolique est cruciale, car elle conditionne en grande partie la durée et l’intensité des effets du CBD dans l’organisme.
Le cannabidiol peut également inhiber de manière dose‑dépendante plusieurs cytochromes P450, dont CYP2C19 et CYP3A4, mais aussi CYP2C9 ou CYP2D6. Concrètement, cela signifie qu’il peut ralentir le métabolisme de certains médicaments utilisant ces mêmes voies, augmentant ainsi leurs concentrations plasmatiques et potentiellement leurs effets indésirables. C’est l’une des raisons pour lesquelles la prudence est recommandée lorsque le CBD est associé à des traitements comme les anticoagulants, certains antiépileptiques ou encore des antidépresseurs.
À l’inverse, des médicaments inducteurs des cytochromes (comme la rifampicine ou certains anticonvulsivants) peuvent accélérer la dégradation du cannabidiol et en diminuer l’efficacité clinique. Cette “danse enzymatique” entre le CBD et les cytochromes P450 illustre bien à quel point le contexte médicamenteux global doit être pris en compte avant d’instaurer une supplémentation en cannabidiol, en particulier à doses élevées ou prolongées.
Distribution tissulaire et passage de la barrière hémato-encéphalique
Grâce à sa nature lipophile, le CBD se distribue rapidement dans les tissus riches en graisses, tels que le tissu adipeux, le cerveau ou certains organes internes. Après absorption, on observe généralement un pic plasmatique en quelques heures, suivi d’une phase de distribution tissulaire au cours de laquelle les concentrations sanguines diminuent tandis que le composé s’accumule transitoirement dans les compartiments lipidiques.
Le cannabidiol est capable de traverser la barrière hémato‑encéphalique, cette structure protectrice qui filtre l’accès des substances circulantes au système nerveux central. Ce passage est une condition sine qua non pour expliquer ses effets sur l’anxiété, la douleur neuropathique, les crises épileptiques ou encore certains symptômes psychiatriques. Une fois dans le cerveau, le CBD interagit non seulement avec le système endocannabinoïde, mais aussi avec d’autres systèmes de neurotransmission et de récepteurs, comme nous le verrons plus loin.
La forte affinité du CBD pour les tissus lipidiques explique également pourquoi il peut persister dans l’organisme plusieurs jours après l’arrêt de la prise, surtout en cas d’usage régulier. Un peu comme une éponge imbibée qui relargue progressivement l’eau absorbée, les tissus adipeux peuvent servir de “réservoir” temporaire, libérant lentement le cannabidiol et ses métabolites dans la circulation générale.
Demi-vie plasmatique et élimination rénale des métabolites
La demi‑vie plasmatique du CBD, c’est‑à‑dire le temps nécessaire pour que sa concentration dans le sang diminue de moitié, varie selon la dose, la voie d’administration et la durée d’exposition. Les études disponibles rapportent des demi‑vies comprises entre 18 et 32 heures après administration orale répétée, avec des valeurs parfois plus longues chez les utilisateurs chroniques en raison de l’accumulation tissulaire.
Après métabolisme hépatique, les métabolites du cannabidiol sont principalement excrétés par voie biliaire et fécale, tandis qu’une fraction significative est éliminée par les reins via l’urine. Cette élimination rénale concerne surtout les métabolites plus hydrosolubles, issus des transformations enzymatiques hépatiques. Chez les sujets présentant une insuffisance hépatique ou rénale, ces processus peuvent être ralentis, nécessitant parfois un ajustement des doses ou une surveillance renforcée.
Dans la pratique, cette cinétique d’élimination implique que les effets du CBD ne disparaissent pas instantanément après l’arrêt de la prise, et que des interactions médicamenteuses potentielles peuvent persister pendant 24 à 48 heures, voire plus. C’est un paramètre à garder en tête lorsque l’on modifie un traitement associé ou que l’on prépare une intervention médicale nécessitant une stabilité pharmacologique optimale.
Mécanismes d’action moléculaires du CBD sur les neurotransmetteurs
Contrairement au THC, qui se comporte comme un agoniste partiel des récepteurs CB1, le CBD présente une affinité relativement faible pour CB1 et CB2. Son mode d’action est donc beaucoup plus indirect et pluridimensionnel. On peut le considérer comme un “modulateur” plutôt qu’un simple activateur ou bloqueur, agissant sur plusieurs systèmes de neurotransmission en parallèle pour favoriser un retour à l’équilibre neurochimique.
Au niveau du système sérotoninergique, le cannabidiol interagit avec les récepteurs 5‑HT1A, impliqués dans la régulation de l’anxiété, de l’humeur, de la douleur et du sommeil. Des travaux précliniques suggèrent que le CBD agit comme un agoniste partiel de ces récepteurs, renforçant la signalisation sérotoninergique dans certaines régions cérébrales. Cette interaction pourrait expliquer en partie les effets anxiolytiques observés dans des études cliniques menées chez des patients souffrant de trouble anxieux social ou de stress post‑traumatique.
Le CBD influence également la neurotransmission dopaminergique, bien que de manière plus complexe. Il ne se fixe pas directement sur les récepteurs D2 ou D3 comme un médicament antipsychotique classique, mais il semble moduler la libération et la signalisation de la dopamine via son action sur le système endocannabinoïde et d’autres cibles, comme les récepteurs GPR55 ou les canaux ioniques. Cette modulation indirecte pourrait contribuer à ses effets potentiels sur certains symptômes psychotiques et sur les comportements de dépendance.
Par ailleurs, le cannabidiol interagit avec les récepteurs vanilloïdes TRPV1, des canaux ioniques sensibles à la chaleur et aux stimuli douloureux. En se liant à ces récepteurs, le CBD peut d’abord les activer, puis entraîner une désensibilisation qui réduit la transmission des signaux nociceptifs. Cette action est souvent comparée à celle de la capsaïcine, le composé piquant du piment, qui active puis “épuise” les neurones de la douleur. Vous voyez l’idée : en sursollicitant brièvement le système, on le rend moins réactif à long terme.
Enfin, le cannabidiol module l’activité de plusieurs systèmes de recapture et de dégradation des neurotransmetteurs. En inhibant partiellement la FAAH, il augmente les niveaux d’anandamide, ce qui influence à son tour la libération de GABA et de glutamate, les principaux neurotransmetteurs inhibiteur et excitateur du cerveau. Ce rééquilibrage global de la balance excitation/inhibition pourrait jouer un rôle clé dans les effets anti‑épileptiques, anxiolytiques et potentiellement neuroprotecteurs du CBD, même si de nombreuses zones d’ombre subsistent encore sur ces mécanismes fins.
Effets thérapeutiques du CBD sur les pathologies neurologiques
Les données les plus solides concernant le cannabidiol concernent aujourd’hui certaines formes d’épilepsie sévère et pharmaco‑résistante, comme le syndrome de Dravet ou le syndrome de Lennox‑Gastaut. Dans ces indications, un médicament à base de CBD purifié a démontré, au cours d’essais cliniques randomisés, une réduction significative de la fréquence et de la sévérité des crises, en association avec les traitements antiépileptiques standards. Ces résultats ont conduit à des autorisations de mise sur le marché dans plusieurs pays, sous stricte surveillance médicale.
Au‑delà de l’épilepsie, le potentiel du CBD dans d’autres troubles neurologiques reste l’objet d’intenses recherches, mais les preuves cliniques restent encore limitées. Dans les troubles anxieux, plusieurs études de petite taille suggèrent une diminution des scores d’anxiété subjective après une prise unique ou répétée de cannabidiol, notamment dans le trouble anxieux social. Toutefois, les protocoles sont hétérogènes, les doses très variables, et l’absence de grands essais contrôlés sur le long terme ne permet pas encore de tirer des conclusions définitives.
Dans les pathologies neurodégénératives comme la maladie de Parkinson, la sclérose en plaques ou la maladie d’Alzheimer, les travaux précliniques mettent en avant des propriétés potentielles neuroprotectrices, anti‑inflammatoires et antioxydantes du CBD. Par exemple, certains modèles animaux suggèrent une amélioration de la motricité, une réduction de la neuroinflammation ou un ralentissement de l’accumulation de protéines toxiques. Mais lorsqu’on passe aux essais chez l’humain, les résultats sont souvent modestes, parfois contradictoires, et reposent sur de petits effectifs.
La douleur neuropathique et la spasticité (rigidité musculaire) sont également des cibles d’intérêt, notamment dans la sclérose en plaques. Des préparations combinant CBD et THC, administrées sous forme de spray oromucosal, ont montré une efficacité modérée sur ces symptômes chez certains patients. Il reste toutefois difficile d’isoler la part exacte du cannabidiol dans ces effets, puisque la synergie entre les deux cannabinoïdes, parfois appelée “effet d’entourage”, pourrait jouer un rôle important.
En pratique, si vous envisagez le CBD pour une pathologie neurologique autre que l’épilepsie sévère encadrée médicalement, il est essentiel d’adopter une approche prudente : discuter avec un professionnel de santé, commencer par de faibles doses, surveiller l’apparition d’effets indésirables et ne jamais interrompre brutalement un traitement de fond sans avis médical. Le cannabidiol n’est pas une solution miracle, mais plutôt une piste thérapeutique prometteuse qui nécessite encore de nombreuses confirmations scientifiques.
Interactions médicamenteuses et modulation enzymatique du CBD
Comme évoqué plus haut, le CBD interagit de manière significative avec le système enzymatique hépatique des cytochromes P450. En inhibant ces enzymes, il peut modifier les concentrations sanguines de nombreux médicaments, avec des conséquences parfois cliniquement pertinentes. C’est l’un des aspects les plus importants à considérer lorsque l’on parle de sécurité d’utilisation du cannabidiol, surtout à doses moyennes à élevées ou chez des personnes polymédiquées.
Parmi les médicaments concernés, on retrouve certains antiépileptiques (clobazam, topiramate, valproate), des anticoagulants comme la warfarine, des antidépresseurs tricycliques, certains inhibiteurs de la pompe à protons, des immunosuppresseurs (tacrolimus, évérolimus) ou encore la méthadone. Dans certains cas, des études ont montré une augmentation des taux plasmatiques de ces molécules lors de l’ajout de CBD, ce qui peut majorer le risque d’effets indésirables (sédation excessive, troubles de la coagulation, toxicité hépatique, etc.).
Le cannabidiol peut aussi potentialiser les effets sédatifs d’autres substances déprimant le système nerveux central, comme les benzodiazépines, les barbituriques, certains antalgiques opioïdes ou l’alcool. Associer CBD et sédatifs peut donc renforcer la somnolence, altérer la vigilance et augmenter le risque de chutes ou d’accidents, en particulier chez les personnes âgées ou fragiles. Là encore, l’analogie avec un “amplificateur de signal” est parlante : si la ligne de base est déjà très basse, la moindre augmentation peut faire passer sous un seuil critique de vigilance.
À l’inverse, certains médicaments inducteurs enzymatiques, comme la rifampicine ou la phénytoïne, accélèrent le métabolisme du CBD et peuvent diminuer son efficacité clinique. D’où l’importance de prendre en compte l’ensemble du traitement en cours avant d’introduire une supplémentation en cannabidiol. Une discussion avec le médecin ou le pharmacien permettra d’identifier les combinaisons potentiellement à risque et, si besoin, d’ajuster les doses ou de programmer une surveillance biologique (bilan hépatique, INR pour la warfarine, etc.).
De manière générale, si vous prenez déjà un traitement chronique pour une maladie cardiovasculaire, neurologique, psychiatrique ou auto‑immune, il est fortement recommandé de ne pas ajouter de CBD de votre propre initiative à des doses élevées. Une approche progressive (“start low, go slow”) et coordonnée avec un professionnel de santé reste la stratégie la plus raisonnable pour limiter les interactions médicamenteuses indésirables.
Effets secondaires et profil de sécurité du cannabidiol
Le profil de sécurité du CBD est globalement jugé favorable par les agences de santé, notamment comparé à d’autres substances agissant sur le système nerveux central. Néanmoins, l’absence d’effet psychotrope ne signifie pas absence totale de risque. Les études cliniques, en particulier celles menées dans l’épilepsie pédiatrique avec des doses élevées (jusqu’à 20 mg/kg/jour), ont mis en évidence un certain nombre d’effets indésirables à prendre en compte.
Les effets secondaires les plus fréquemment rapportés incluent la somnolence, la fatigue, des troubles gastro‑intestinaux (diarrhées, nausées, vomissements), une diminution de l’appétit et une perte de poids modérée. Dans la majorité des cas, ces manifestations sont d’intensité légère à modérée et tendent à s’atténuer avec le temps ou après ajustement de la dose. Toutefois, chez certaines personnes, la somnolence peut être suffisamment marquée pour perturber les activités quotidiennes, en particulier la conduite ou l’utilisation de machines.
Une attention particulière doit être portée à la fonction hépatique. Des élévations des enzymes hépatiques (transaminases) ont été observées, surtout lorsque le CBD est associé à certains antiépileptiques comme le valproate. Dans de rares cas, ces anomalies biologiques peuvent traduire une atteinte hépatique plus sérieuse, nécessitant l’arrêt ou la réduction de la dose. C’est pourquoi un suivi régulier du bilan hépatique est recommandé dans le cadre d’un traitement prolongé à forte dose, notamment chez les patients présentant déjà une maladie du foie.
Certains travaux précliniques soulèvent aussi des questions sur la fertilité masculine (diminution potentielle de la qualité spermatique) ou sur des effets développementaux en cas d’exposition pendant la grossesse ou l’allaitement. Par principe de précaution, les autorités sanitaires déconseillent actuellement l’usage du CBD chez la femme enceinte ou allaitante, ainsi que chez les hommes ayant un projet parental à court terme, en l’absence de données robustes chez l’humain.
Enfin, il ne faut pas oublier la question de la qualité des produits disponibles sur le marché, en particulier dans le cadre de l’auto‑médication. Plusieurs analyses indépendantes ont mis en évidence des écarts importants entre les doses de CBD indiquées sur l’étiquette et les concentrations réelles, ainsi que la présence de contaminants (résidus de solvants, pesticides, métaux lourds) ou de THC au‑delà des seuils autorisés. Pour limiter ces risques, il est essentiel de privilégier des produits issus de fabricants transparents, capables de fournir des certificats d’analyse détaillés, et de rester vigilant quant aux promesses trop belles pour être vraies.
En résumé, le cannabidiol dispose d’un profil de tolérance globalement satisfaisant lorsqu’il est utilisé de manière encadrée et informée. Mais comme toute substance active, il nécessite une approche raisonnée, une évaluation individuelle du rapport bénéfice/risque et une bonne connaissance de ses interactions et effets potentiels. Vous savez désormais mieux comment il agit dans l’organisme et quels paramètres surveiller si vous envisagez, avec votre médecin, de l’intégrer à votre stratégie de prise en charge.